白内障
1.水晶体の構造と白内障

眼球の構造はカメラと非常に良く似ています。カメラのレンズに相当する部分が水晶体です。水晶体は厚さ0.01~0.04mmの水晶体嚢という非常に薄い膜に包まれており、直径約9mm、厚さ約4mmの円盤状の構造をしています。内部は芯に当たる核とその周囲の皮質という部分に分かれます。水晶体は周囲に付着しているチン小帯という細い糸により虹彩(茶目)の裏にぶら下がっています。
人間は角膜と水晶体により網膜に光を集めて物体を見ています。この水晶体が何らかの原因により濁ってしまうのが白内障という疾患です。
白内障を発症すると視力の低下、光がまぶしい、細かい字が見えにくい、眼精疲労などの症状が出現します。日常生活に支障がなければ、点眼薬により白内障の進行を遅らせますが、点眼薬は水晶体の混濁を遅くするだけで、症状を改善したり視力を回復させたりすることはできません。白内障が進行して日常生活に不自由を感じるようであれば、濁った部分を特殊な機械で取り出し代わりに眼内レンズという人工のレンズを挿入する「水晶体再建術」という手術方法により治療を行います。
2.白内障の原因
白内障の主な原因は加齢によるものですが、糖尿病や他の内分泌疾患、アトピー性皮膚炎などの全身的な疾患の合併症として発症する場合があります。眼球に対する外傷やステロイドの内服なども白内障の原因となります。発症年齢は患者様によって様々ですが、60歳前後では殆どの方に僅かですが白内障がみられます。
アトピー性皮膚炎や糖尿病に併発する白内障では若い年齢の方での発症も多く見られます。
3.白内障の進行具合と手術時期
白内障の進行の程度は1から5段階の核硬化度で表現されます。核硬化が軽度でも皮質の混濁が強い場合では視力低下が進行し、手術の適応となる場合があります。逆に進行した白内障で核硬化が強くても皮質混濁が少なければ視力が低下しない場合もあります。
手術を執刀する時期は患者様によってそれぞれです。基本的にはご本人が不自由に感じた時に手術を行うべきであると考えられます。一般的には矯正視力が0.7以下に低下すると生活上、不自由を感じてきます。視力が0.5でも不自由を感じないために手術を受けずに経過観察をする患者様もいらっしゃいます。逆に視力が1.2と良好でも眼の疲れや眩しさなどの不自由を感じて、手術を受けられる方もいらっしゃいます。ただあまりにも白内障が進行した状態で手術を受けると手術手技が難しくなり、手術時間が長く掛かったり、術中合併症を起こす危険性が高くなります。
そのため、ある程度の進行状態で白内障手術を受けられることをお勧めします。
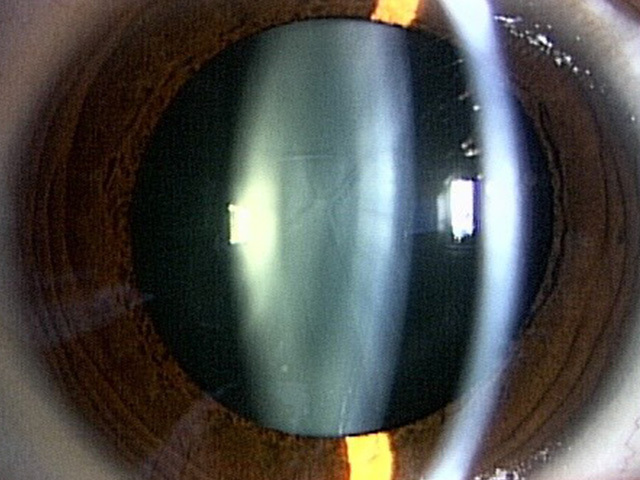
正常水晶体
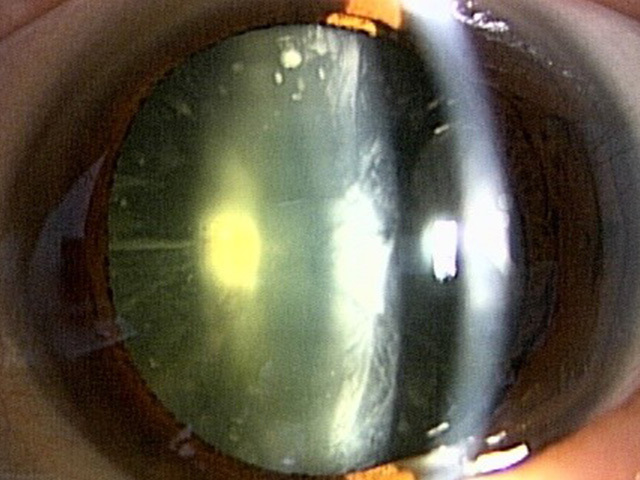
核硬化1
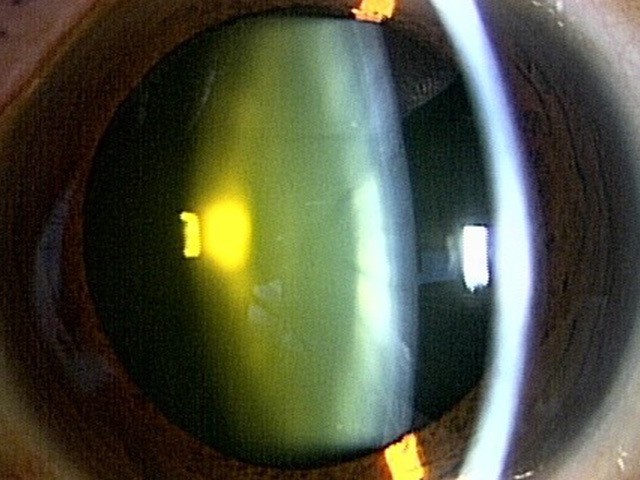
核硬化2
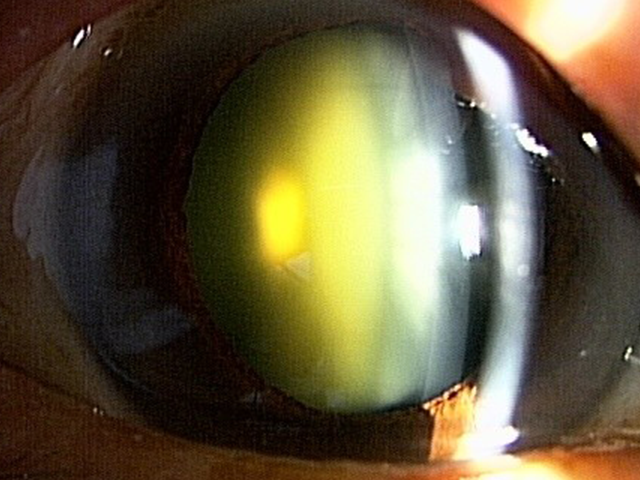
核硬化3
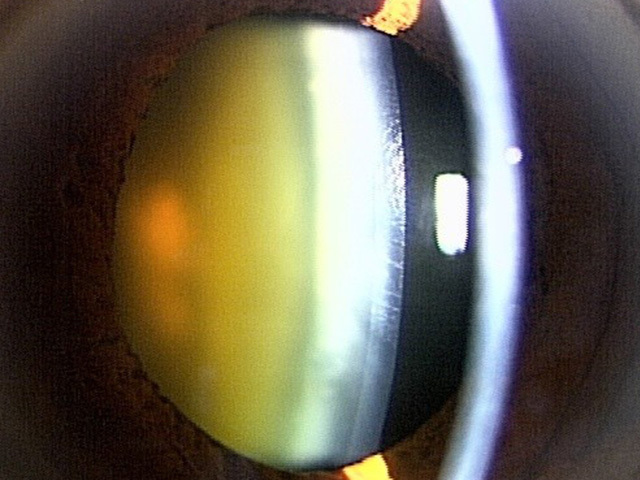
核硬化4
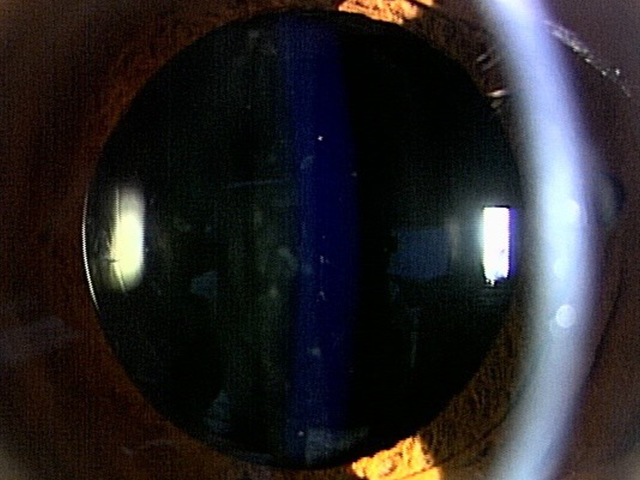
白内障手術後
眼内レンズ挿入眼
4.白内障に対する手術治療について
(1) 手術の目的
目的としています。
(2) 麻酔方法
白内障手術は基本的に点眼剤による麻酔のみで執刀します。点眼麻酔のみで手術中の疼痛が強い場合には、眼球の周囲の結膜下に麻酔薬を注射する『テノン嚢下麻酔』を併用する場合もあります。白内障手術は顕微鏡下で行う大変、細かい作業の手術ですので、安全に執刀するためには手術中なるべく安静を保って頂く必要があります。手術中の安静が保てない患者様は、全身麻酔下での手術が必要となりますので、大学病院など全身麻酔の設備が整った施設へ紹介させて頂きます。
(3) 手術方法
最初に結膜という眼球の表面を覆っている粘膜のごく1部を切開して、眼球の殻である強膜を露出させ、表面を電気で凝固して止血をします。その後、角膜の少し外側の強膜に幅2.4mmのトンネル状の切開創を作成します。角膜の周辺部には道具を入れる小さな入口を2カ所、作成します。前房という角膜の内側の房水という水分で満たされている空間に、粘弾性物質というゼリー状の液体を入れて充満させて空間を保持させます。水晶体嚢の全面に円状に穴を開けて(前嚢切開)水晶体の内部を露出させます。灌流液という液体を注入して水晶体嚢と水晶体皮質および核を分離させます。その後、超音波の装置を用いて水晶体核および皮質の1部を粉砕して吸引します。水晶体嚢に付着して残っている皮質を完全に吸引し、水晶体嚢のみを残します。
水晶体嚢に粘弾性物質を注入して再度、空間を維持し、水晶体嚢の中へ眼内レンズを挿入して固定します。眼内レンズは柔らかい素材でできていますので『カートリッジ』と『インジェクター』という特殊な道具を使用して、眼内レンズを丸めて小さくした状態で強膜創から眼内へ挿入します。眼内レンズを挿入した後は眼内を灌流液で洗浄し、粘弾性物質を吸引し清潔な状態にし縮瞳剤を注入して瞳孔を縮瞳させます。最後に表面の結膜を1ヶ月半程度で溶けてしまう『吸収糸』という非常に細い糸で1針、縫合して手術は終了です。
通常、白内障手術に要する時間は大体12〜15分ですが、進行した白内障の症例の場合には30分以上、手術時間が掛かる場合もあります。
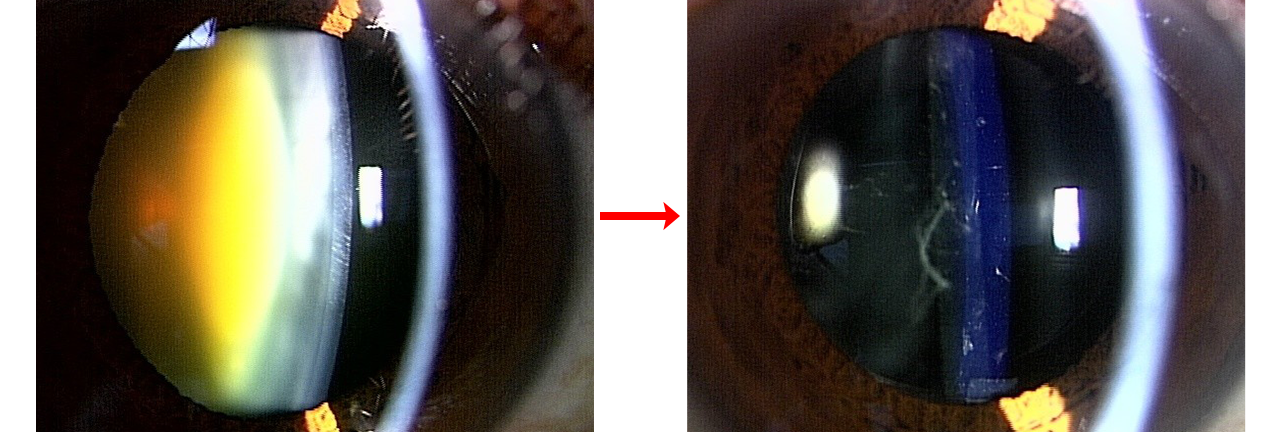
褐色白内障
核硬化4 術前
白内障手術後
眼内レンズ挿入眼
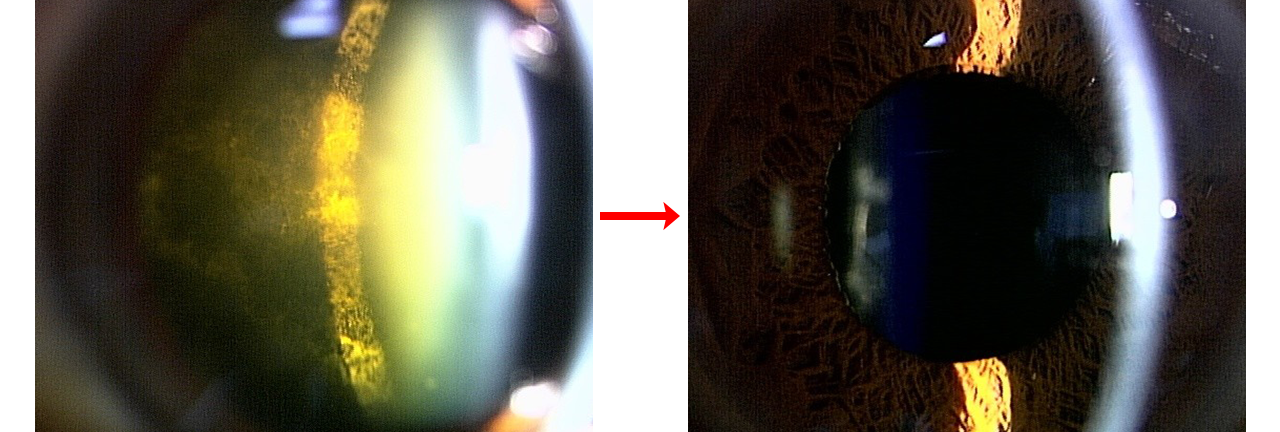
後嚢下白内障
核硬化3 術前
白内障手術後
眼内レンズ挿入眼
手術後は必ず、定期的な診察が必要となります。重篤な術後合併症である『細菌性眼内炎』を発症する可能性のある1ヶ月以内は、特に慎重に経過を観察する必要があります。手術翌日、2日後、6日後、1週間後には必ず診察を受けて下さい。また1週間以降も定期的な通院による診察が必要となります。
(4) 術前、術中、術後合併症
a.散瞳不良
散瞳薬にて瞳孔が完全に開かない状態です。散瞳状態が不良であると手術を慎重に執刀する必要があるため、手術時間が長くなる場合があります。糖尿病やぶどう膜炎、落屑症候群、前立腺肥大のお薬を内服されている患者様に多く見られます。特に前立腺肥大のお薬を内服している方には、眼の副作用として約20〜40%の患者様に『術中虹彩無力症』を生じる場合があります。術中虹彩無力症とは手術中に瞳孔が閉じてきたり、虹彩自体の張りが無く、白内障手術が非常に難しくなる病態です。落屑症候群や術中虹彩無力症を生じる可能性のある患者様は、手術手技が非常に難しくなる場合が多いので、あまり白内障が進行していない状態で白内障手術を受けられることをお勧めします。
b.水晶体亜脱臼
水晶体を吊しているチン小帯が弱くなっている状態です。術中合併症を起こす可能性が高いため、慎重に手術を執刀する必要があります。脱臼の程度が強い場合は眼内レンズを強膜に縫い付ける『縫着術』が必要になるため大学病院などへ紹介致します。
c.進行した白内障
褐色白内障や過熟白内障などの進行した白内障に対する手術では、堅い核の部分を破砕するのに通常の症例よりも時間が掛かります。
またこのような症例では水晶体嚢も菲薄化やチン小帯の脆弱化がみられる場合が多いので、通常の症例に比べると手術時間が長く掛かります。
d.他の眼科的疾患の合併
糖尿病網膜症や緑内障など術前に白内障以外の眼科的疾患が存在する場合には、手術が成功しても1.2などの良好な術後視力が得られない場合があります。
またこのような患者様では術後、最良の視力が出るまでに1ヶ月程度の期間を要する場合があります。
② 術中合併症
a.後嚢破損
手術中に水晶体嚢の後ろ側の部分の後嚢が破けてしまう状態です。前嚢が維持されていれば眼内レンズを前嚢の上に固定する『嚢外固定』という方法を用いて対応します。前嚢の形態が維持できずに嚢外固定が行えない場合は、眼内レンズを強膜に縫い付ける『縫着術』を行います。後嚢破損が起きる確率は約500件に1件(0.2%以下)です。
b.水晶体核または眼内レンズの硝子体腔内落下
後嚢破損により術中に水晶体核や皮質眼内レンズが眼底の硝子体腔に落下してしまう状態です。そのままにしておくと強い炎症が起きて眼圧が上昇したり、網膜剥離などの原因となりますので緊急で硝子体手術を行う必要があります。硝子体手術は大学病院などに紹介して手術を受けます。
c.前房出血
手術中に虹彩(茶目)から前房内へ出血する状態です。出血の程度が軽度であれば1日で吸収されますが、出血が多く眼圧上昇が見られる場合は、翌日以降に前房洗浄という再手術が必要になる場合があります。
d.駆逐性出血
手術中に網膜の外側の脈絡膜の血管が切れて大出血を起こす状態です。網膜の下に大きな血腫を作り硝子体圧という眼内の圧が急激に上昇するため、手術の続行が困難になります。駆逐性出血を生じた場合には強膜創を直ぐに縫合し手術を中断します。
後日、眼球の外側より切開を加え出血を排出させる手術を行います。
駆逐性出血は手術中に過度に力んでしまう場合や術前にバイアスピリンやワーファリンといった抗凝固剤という血液を固まりにくくするお薬を内服している患者様に起きやすいと言われています。術中に駆逐性出血を起こした場合、視力予後は非常に不良です。
③ 術後合併症
a.細菌性眼内炎
手術中に眼内に迷入した細菌が、術後、眼内で大繁殖して感染を起こしてしまう状態です。術前に眼球周囲を消毒しますが、術野が全くの無菌状態になるわけではありません。ほんの僅か残った細菌が手術中、僅かですが眼内に侵入してしまいます。重傷の場合では至急、硝子体手術を行わなければ高い確率で失明に至ります。視力が維持できた場合でも視力予後は非常に不良です。発生する確率は約5000件に1件(0.02%)と言われています。
b.眼内レンズの偏位および硝子体腔内落下
術中の後嚢破損により術後に眼内レンズの位置がズレたり硝子体腔に落下してしまう状態です。偏位の場合はレンズの整復術や縫着術が必要になります。硝子体腔に落下した場合は網膜剥離などの原因となりますので至急、硝子体手術を行う必要があります。
c.黄斑浮腫
手術後の炎症により網膜の中心である黄斑部に水が溜まって腫れを起こす状態です。病状が改善しない場合には、眼球の周囲のテノン嚢という部分に炎症を抑えるステロイドの懸濁液を注射します。これにより数週間で改善が見られる場合が多いです。
d.水疱性角膜症
白内障手術により角膜の内側にある角膜の透明性を維持する内皮細胞が障害されて、角膜が水膨れをおこした状態です。術前より角膜内皮の数が少ない患者様に見られます。角膜内皮細胞数は通常では2800個/mm2ですが傷害されて500個/mm2以下になると水疱性角膜症を生じやすくなります。水疱性角膜症を生じて視力が低下した場合は角膜内皮移植術を行います。
e.網膜剥離および網膜裂孔
白内障手術後、まれに網膜の一部が破れたり網膜剥離が起きることがあります。手術直後のこともありますが、数ヶ月から数年後に起きてくるケースが殆どです。発生率は約0.2~0.3%と言われています。これが実際に白内障・眼内レンズ挿入術に直接起因するのか、この手術に無関係に発生しているのか正確には判っていません。何故なら白内障手術をしない普通の眼球にもほぼ同頻度の網膜剥離や裂孔形成が見られるからです。
この状態を放置しておくと必ず進行して失明しますので、これを防止するためにはレーザーによる治療か手術が必要です。
d.後発白内障
眼内レンズを固定するために残した水晶体嚢が混濁して視力が低下する状態です。術後3年以内に約10%の患者様で後発白内障がみられます。後発白内障は外来でのレーザー治療により短時間で治療が可能であり、治療して数時間後には視力が回復します。
f.飛蚊症
白内障手術後、視界に黒い点や糸くずのようなものが動くのが見える場合があります。このような症状を飛蚊症といい、老化現象で眼球内に生じた小さな混濁が原因です。術前は視力が不良であったため気にならなかったものが、手術により視力が改善するとハッキリ見えてしまうようになります。眼底検査で異常が無ければ問題はありません。
g.光の乱反射、光視症
手術後、光の回りに光輪が見えたり、乱反射を自覚する場合がありますが、時間の経過と共に気にならなくなっていきます。稀に長期間、継続する場合があり眼内レンズの材質やデザイン、屈折率等に起因すると言われていますが、明らかな原因は分かっていません。数ヶ月たって消失しない場合は眼内レンズを交換する場合もあります。
※他にも多くの術中、術後合併症はあります。
その全てについて記載して説明するのは不可能です。
主な合併症のみについて説明させて頂きました。
5.眼内レンズの度数と種類について
眼内レンズの度数は眼球の長さと角膜の形状解析の結果から計算してご希望の焦点(ピント)を決定します。このレンズの度数の決め方について説明します。
(1) 遠方に合わせる場合
裸眼の状態で遠く(2〜3m以上離れた距離)が見やすいように眼内レンズの度数を設定します。
新聞や本などの細かい字を読む時には近用眼鏡(老眼鏡)が必要になります。術前に遠視や正視であった患者様は術後の焦点を遠方に合わせます。
(2) 近見に合わせる場合
(3) 中間に合わせる場合
(4) 乱視矯正(トーリック)眼内レンズ
術前の乱視の度数が−1.5D以上の患者様が乱視矯正レンズ使用の対象となります。乱視矯正レンズはレンズ自体に乱視を矯正する能力があります。手術によって効果的に乱視を減少させることができますが、その効果は患者様によって様々です。完全に乱視が無くなる患者様もいますが逆に全く変わらない患者様もいらっしゃいます。このレンズの乱視軽減の効果については、術後安定して維持できることが示されており、このレンズを挿入したことによる特異的な合併症は見られていません。

3ピース
眼内レンズ

1ピース
トーリック眼内レンズ
6.術後経過における症状
術中、術後合併症のない症例でも術後の異物感、疼痛、充血、炎症、角膜浮腫などが殆どの患者様に見られます。もちろんこれらの症状がほとんど見られない方もいらっしゃいます。症状の程度は術前の白内障の進行程度、手術による眼球に対する侵襲度、眼球の状態や全身状態、眼球がくぼんでいて手術をしにくいかなど、患者様の手術の難易度に依存しています。これらは通常、数日〜1週間程度で改善します。
7.術後視力の回復について
術後視力の回復は患者様の状況に応じて様々です。翌日、直ぐによく見える患者様が大多数ですが視力の回復に1~2週間あるいはもっと長くかかる方も稀にいます。両眼に対し白内障手術を行う場合は原則として白内障の進行している方の眼球または白内障以外の術前合併症の存在する眼球から手術を執刀します。そのため最初に手術した眼と後から手術を行った他の眼で、経過が異なることは珍しくありません。このような状況は術後炎症や角膜浮腫の回復の遅い方にみられます。
また最終的な矯正視力は患者様の角膜の透明度の状態や網膜の中心部である黄斑部の機能に依存しています。通常、白内障以外に特に視力に影響を及ぼす疾患が無ければ、術後、殆どの患者様で1.0~1.5程度の矯正視力が得られます。しかし視機能が衰えている高齢の方や角膜混濁や強度近視、加齢黄斑変性症、進行した緑内障など、他の眼疾患で視機能が低下しているときには、完全に視力が改善しない場合もあります。術後視力はその方の白内障以外の眼球の視機能に応じた視力となります。つまり白内障を発症する前に矯正視力が1.2あった方は、白内障手術を受けるまでの間に白内障以外の視機能に変化がなければ1.2の視力が望めます。しかし0.6あった方は0.6、0.3だった方では0.3以上は期待できません。前述した様に白内障手術後の視力の回復は、手術を受ける眼によって異なります。
術前に白内障以外の眼科的疾患を有する患者様では、術後の最良視力が出るまでに1ヶ月程度の期間を要する場合があります。
また術後、早期に視力が 0.3でも『よく見える』という方もいらっしゃれば、1.0の視力でも『あまり見えない、手術前と変わらない』という方もいらっしゃって、患者様の術後視力の感じ方は一様ではありません。『良く見える』か『あまり見えないか』は患者様の相対的な感じ方です。たまに『他の人はみんな手術を受けたらよく見えると言っていたのに、自分は見えない』とおっしゃる方がいらっしゃいますが焦る必要はありません。ある程度の時間が経過すれば必ずその患者様の視機能に応じた視力に回復します。
白内障手術の費用について
1.70歳以上の方
医療機関窓口でお支払い頂く『自己負担限度額』が引き上げられたため平成30年8月から下記の金額になります。
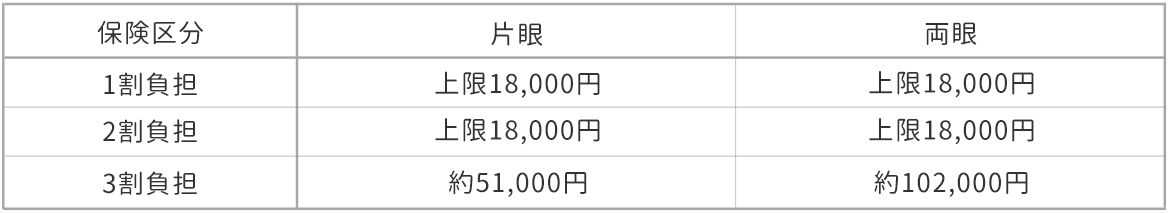
・ 上記の金額の中に手術、眼内レンズ、薬剤等の費用は全て含まれています(お薬代によって多少差があります)
・ 限度額を超える分は窓口でお支払いして頂く必要はありません
・ 高額医療費の還付により手術費用の1部が返還される場合があります
高額医療請求をされる場合は役所の窓口へ請求してください
・ お支払いは現金のみでのお取り扱いとなります
※ 1月の上限額が18000円の患者様は、同じ月に両眼の白内障手術を受けられた方が自己負担分が少なくて済みます。
月をまたいで両眼の白内障手術を受けられると、自己負担分は全部で36000円となり高額になってしまいます。
両眼の白内障手術を希望される患者様は、同じ月に白内障手術を受けることができる当院での手術をお勧めします。
2.70歳未満の方
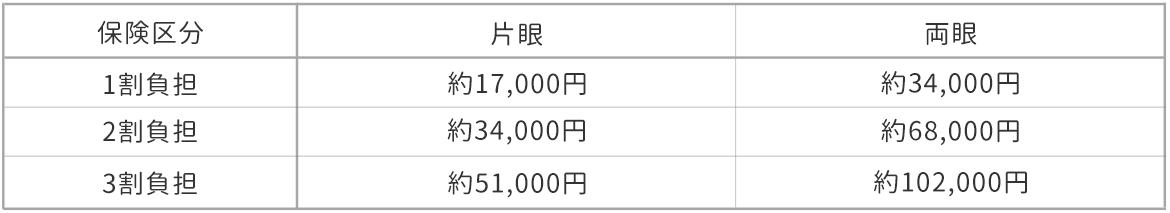
・ 上記の金額の中に手術、眼内レンズ、薬剤等の費用は全て含まれています(お薬代によって多少差があります)
・ 高額医療費の還付により手術費用の1部が返還される場合があります
高額医療請求をされる場合は役所の窓口へ請求してください
・ お支払いは現金のみでのお取り扱いとなります





